Om artikelen op te slaan heb je een account nodig
EMDR met en zonder dialectische gedragstherapie bij PTSS met comorbide borderlinesymptomen
Samenvatting
Comorbiditeit van posttraumatische-stressstoornis (PTSS) met borderline-persoonlijkheidsstoornis (BPS) komt vaak voor. Bestaande behandelingen lijden onder hoge non-respons en uitval. Deze studie onderzocht daarom of gelijktijdige toepassing van EMDR voor PTSS en dialectische gedragstherapie (DGT) voor BPS betere resultaten oplevert dan EMDR alleen. Patiënten met PTSS en minstens vier BPS-symptomen werden willekeurig toegewezen aan EMDR (n = 63) of EMDR+DGT (n = 61). Na 1 jaar waren er sterke verbeteringen te zien in PTSS-symptomen, BPS-symptomen en kwaliteit van leven, zonder significante verschillen tussen condities. Algemeen functioneren verbeterde alleen in de EMDR-conditie volgens één maat (WHODAS), terwijl de andere maat (OQ-45) verbeteringen in beide groepen liet zien. Opvallend was dat patiënten in de EMDR+DGT-conditie tweemaal zo vaak voortijdig stopten. De toevoeging van DGT aan EMDR leidt niet tot superieure behandeluitkomsten bij PTSS met comorbide BPS-symptomen. Deze bevindingen ondersteunen het gebruik van EMDR als eerste interventie bij deze groep patiënten. Vervolgonderzoek naar langetermijneffecten is nodig.
Summary
Eye movement desensitization and reprocessing with and without dialectical behavior therapy for posttraumatic stress disorder and comorbid borderline personality disorder symptoms: A randomized controlled trial
Comorbidity between posttraumatic stress disorder (PTSD) and borderline personality disorder (BPD) is common, while existing treatments show high non-response and dropout rates. This study investigated whether the simultaneous application of EMDR for PTSD and dialectical behavior therapy (DBT) for BPD yields better outcomes than EMDR alone. Patients with PTSD and ≥ 4 BPD symptoms were randomly assigned to EMDR (n = 63) or EMDR+DBT (n = 61). After 1 year, both conditions showed substantial improvements in PTSD symptoms, BPD symptoms and quality of life, with no significant differences between groups. Global functioning improved only in the EMDR group according to one measure, while another measure showed improvements in both groups. Notably, patients in the EMDR+DBT group dropped out twice as often. The addition of DBT to EMDR is not superior to EMDR only for PTSD with comorbid BPD symptoms. These findings support EMDR as a first-line intervention for this patient group. Further research on long-term effects is needed.
Kernboodschappen voor de klinische praktijk
- Start met EMDR bij PTSS met comorbide BPS. EMDR als eerste interventie is geassocieerd met significante afname van PTSS- en BPS-symptomen, terwijl toevoeging van DGT niet tot betere uitkomsten leidt. Dit ondersteunt een enkelvoudige, kortdurende aanpak als eerste stap in behandeling.
- Voorkom behandeluitval door behandelbelasting te beperken. Gecombineerde EMDR+DGT-behandeling ging gepaard met een verdubbeling van het uitvalpercentage. Dit benadrukt het belang van het minimaliseren van behandelintensiteit en complexiteit, zeker in de beginfase.
- Reserveer DGT voor persisterende BPS-symptomen. DGT kan worden ingezet bij patiënten die na EMDR nog significante BPS-klachten ervaren. Dit gefaseerde model voorkomt overbehandeling en verhoogt therapietrouw.
Inleiding
Posttraumatische-stressstoornis (PTSS) en borderline-persoonlijkheidsstoornis (BPS) komen vaak samen voor. Ongeveer een kwart van de patiënten met PTSS voldoet aan de criteria voor BPS, en minstens een derde van de patiënten met BPS heeft ook een PTSS-diagnose (Frías & Palma, 2015; Pagura et al., 2010). Beide stoornissen hangen samen met ernstige beperkingen op alle levensgebieden en de beperkingen lijken elkaar te versterken in het geval van comorbiditeit (Barnicot & Crawford, 2018; Pagura et al., 2010). Naast hoge lijdensdruk zijn PTSS en BPS geassocieerd met maatschappelijke kosten die respectievelijk 3 en 16 keer hoger zijn dan bij gezonde individuen (Bothe et al., 2020; Hastrup et al., 2019), en ook deze kosten lijken toe te nemen in het geval van comorbiditeit (Scheiderer et al., 2015).
PTSS en borderline komen opvallend vaak samen voor
Er bestaan verschillende evidencebased psychologische behandelingen voor PTSS en BPS. De American Psychological Association (APA), de Nederlandse Vereniging voor Psychiatrie (2025) en de Zorgstandaard psychotrauma- en stressorgerelateerde stoornissen (Akwa GGZ, 2020) bevelen onder andere eye movement desensitization and reprocessing (EMDR) aan (APA, 2025). EMDR en andere aanbevolen behandelingen zijn over het algemeen effectief in het verminderen van PTSS-symptomen (Lewis, Roberts, Andrew et al., 2020; Mavranezouli et al., 2020), waarbij voor traumagerichte cognitieve gedragstherapie en EMDR het meest overtuigende bewijs bestaat (Lewis, Roberts, Andrew et al., 2020). Evidencebased therapieën voor BPS omvatten onder andere schematherapie, mentalization based treatment en dialectische gedragstherapie (DGT) (APA, 2024; Cristea et al., 2017; Oud et al., 2018; Storebø et al., 2020), waarbij voor DGT vooralsnog het meeste bewijs lijkt te zijn (Cristea et al., 2017; Storebø et al., 2020).
Bij comorbiditeit van PTSS en BPS volgen behandelstrategieën meestal een sequentieel of gefaseerd model. Volgens een sequentieel model, zoals beschreven door Balon in het kader van behandeling van depressie (Balon, 2023), wordt eerst de primaire stoornis behandeld en daarna indien nodig de secundaire stoornis. Recente studies bevestigen de effectiviteit van traumagerichte interventies bij het verlichten van symptomen van zowel PTSS als persoonlijkheidsstoornissen (de Jongh et al., 2020; Kolthof et al., 2022; Slotema et al., 2020), terwijl andersom interventies voor BPS ook veelbelovend zijn in het verminderen van PTSS-symptomen (Harned et al., 2014). Gefaseerde behandelingen, vaker toegepast bij patiënten met PTSS en comorbide BPS, volgen een gestructureerde aanpak, met meerdere fasen gericht op het hanteren van de comorbide problematiek (Wigard et al., 2024). Deze behandelingen beginnen doorgaans met een stabilisatie- en vaardigheidstrainingsfase, gevolgd door traumagerichte therapie, en worden afgesloten met een integratiefase na behandeling (Cosci & Fava, 2013; Wigard et al., 2024). Een belangrijk idee achter deze fasegerichte aanpak is dat de verschillende fasen aansluiten bij de veranderende behoeften van de patiënt gedurende het therapeutische proces (Cosci & Fava, 2013; Schnyder, 2023).
Ondanks de effectiviteit van therapieën voor PTSS en BPS, brengen zowel sequentiële als gefaseerde benaderingen uitdagingen met zich mee. Ongeveer de helft van de patiënten met PTSS of BPS reageert onvoldoende op behandeling (Bradley et al., 2005; Schottenbauer et al., 2008; Woodbridge et al., 2022); de non-respons zou in werkelijkheid nog hoger kunnen liggen dan onderzoeken aangeven, en wel omdat klinische trials patiënten uitsluiten die symptomen als suïcidale gedachten en dissociatie ervaren (Bradley et al., 2005; Ronconi et al., 2014). Bovendien beëindigt ongeveer 16% van de PTSS-patiënten (Lewis, Roberts, Gibson, & Bisson, 2020) en 28% van de BPS-patiënten (Iliakis et al., 2021) de behandeling voortijdig. Hoewel traumagerichte behandelingen effectief kunnen zijn in het verminderen van zowel PTSS- als BPS-symptomen, kunnen deze effecten kleiner zijn bij patiënten met comorbide persoonlijkheidsstoornissen (de Jongh et al., 2020; Snoek et al., 2021) en lijkt de aanwezigheid van PTSS samen te hangen met lagere remissiepercentages bij behandeling van BPS (Zanarini, 2004; Zanarini et al., 2006).
In het afgelopen decennium is er steeds meer aandacht gekomen voor behandelprotocollen die gelijktijdig comorbide psychiatrische stoornissen behandelen. Deze verschuiving is gebaseerd op bewijs dat gelijktijdige benaderingen vaak betere resultaten opleveren dan behandelingen gericht op één stoornis. Specifiek zijn dergelijke dual focus-strategieën veelbelovend gebleken bij complexere comorbiditeit, zoals PTSS samen met stoornissen in middelengebruik (Back et al., 2019; Mills et al., 2012) en eetstoornissen (Trottier et al., 2022). In dit kader is ook DGT voor PTSS (DGT-PTSS) naar voren gekomen als een veelbelovende benadering. Zo vonden Bohus en collega's (2013) dat DGT-PTSS in een klinische setting effectiever was dan cognitive processing therapy (CPT) in het verminderen van PTSS-klachten, hoewel er geen verschillen werden gevonden in BPS-symptomen tussen de behandelingen. Latere onderzoeken vonden ook grotere effecten voor DGT-PTSS ten opzichte van CPT in een poliklinische setting, hoewel de resultaten voor patiënten met comorbide PTSS en BPS niet afzonderlijk werden gerapporteerd (Bohus et al., 2020). Meer recentelijk onderzochten Kleindienst en collega's (2021) specifiek patiënten met zowel PTSS als BPS, en observeerden zij sterkere verminderingen in symptomen van beide stoornissen na DGT-PTSS in vergelijking met CPT. Hoewel deze studies een belangrijke vooruitgang markeren in de ontwikkeling van een behandelprotocol voor patiënten met comorbide PTSS en BPS, is het belangrijk te vermelden dat de gebruikelijke duur van 12 CPT-sessies werd verlengd tot 45 sessies. Hoewel deze verlenging de vergelijkbaarheid van de twee behandelingen verbetert, blijft onduidelijk of DGT-PTSS ook betere resultaten zou opleveren dan de gebruikelijke (kortdurende) CPT voor PTSS.
De huidige studie heeft tot doel de gelijktijdige toepassing van EMDR en DGT te vergelijken met EMDR-only bij patiënten met PTSS en comorbide BPS-symptomen. De verwachting is dat het combineren van de effecten van EMDR (klachtenverlichting door verwerking van psychotrauma) en DGT (vaardigheden om emotionele ontregeling te verminderen) leidt tot betere behandelresultaten dan het aanbieden van EMDR-only. Specifiek is de primaire hypothese dat EMDR+DGT leidt tot sterkere afname van PTSS-symptomen na 1 jaar, in vergelijking met EMDR-only. Secundair wordt verwacht dat EMDR+DGT leidt tot grotere afnames in BPS-symptomen, en tot verbetering van algemeen functioneren en kwaliteit van leven, in vergelijking met EMDR-only.
Voegt DGT iets toe aan EMDR bij PTSS met BPS-symptomen?
Methode
Patiënten
Tijdens de intakeprocedure bij de poliklinieken van het Sinai Centrum, een organisatie voor specialistische geestelijke gezondheidszorg gericht op de behandeling van PTSS, werden patiënten doorverwezen voor een screeningsonderzoek. Patiënten kwamen in aanmerking voor deelname als zij tussen 18 en 65 jaar oud waren, een primaire PTSS-diagnose hadden en minimaal vier BPS-symptomen volgens de DSM-5. Het besluit om patiënten met minimaal vier BPS-symptomen te includeren was gebaseerd op het feit dat sommige individuen weliswaar niet volledig voldoen aan de diagnostische criteria voor BPS, maar wel voldoen aan bredere criteria voor persoonlijkheidsstoornissen en symptomen van meerdere persoonlijkheidsstoornissen hebben. Deze gevallen worden vaak geclassificeerd als 'andere gespecificeerde persoonlijkheidsstoornis' of 'gemengde persoonlijkheidsstoornis'. Door een inclusieve benadering te hanteren in plaats van strikte diagnostische criteria, weerspiegelt deze methode het bredere spectrum van BPS-ernst die doorgaans gezien wordt in een poliklinische setting, wat de klinische relevantie van de bevindingen vergroot. Andere inclusiecriteria waren een stabiel medicatieregime gedurende minimaal 3 weken voorafgaand aan de behandeling, en voldoende beheersing van de Nederlandse taal voor deelname aan groepsbehandeling. Patiënten werden uitgesloten als zij gelijktijdig elders psychologische behandeling ondergingen, een huidige psychose hadden, of indien er sprake was van problematisch middelengebruik zonder het vermogen of de intentie om dit vóór de behandeling te stoppen. Daarnaast werden patiënten geëxcludeerd met een primaire diagnose van paranoïde-, schizotypische-, histrionische-, narcistische- of antisociale-persoonlijkheidsstoornis, zoals bepaald met het Gestructureerd Klinisch Interview voor DSM-5 Persoonlijkheidsstoornissen (SCID-5-P; First et al., 2016). Andere uitsluitingscriteria waren een BMI < 17 en een IQ < 70. Indien tijdens de screening aanwijzingen voor een verstandelijke beperking werden gevonden, werd verdere diagnostiek ingezet.
Procedure
Voor een overzicht van het design van de studie, zie figuur 1 en tabel 1. Tijdens de basismeting (T0) werden PTSS en BPS gemeten met respectievelijk de Clinician-Administered PTSD Scale voor DSM-5 (CAPS-5; Boeschoten et al., 2018; Weathers et al., 2013) en de SCID-5-P (Arntz et al., 2017; First et al., 2016). Na de informed consent-procedure werden patiënten door een onderzoeksassistent willekeurig toegewezen aan EMDR+DGT of EMDR in een 1:1 ratio (n = 4 per block). De CAPS-5 werd opnieuw afgenomen na afronding van de EMDR-behandeling (T2). De CAPS-5 en SCID-5-P werden 6 maanden na afronding van de EMDR-behandeling opnieuw afgenomen, wat samenviel met de voltooiing van DGT in de EMDR+DGT-conditie (T4). Digitale zelfrapportagevragenlijsten werden ingevuld vóór de behandeling (T0), 3 maanden na aanvang van de behandeling (T1), bij voltooiing van EMDR (T2), 3 maanden na T2 (T3), bij voltooiing van DGT (T4) en 12 maanden na T2 (follow-up). Alle metingen werden uitgevoerd door academisch opgeleide onderzoeksassistenten die passende training en supervisie hadden ontvangen, en die niet wisten in welke behandelconditie patiënten waren ingedeeld. Het onderzoeksteam besprak de metingen wekelijks om de betrouwbaarheid te vergroten.
Een meer gedetailleerde beschrijving van de studieprocedure, metingen, behandelingen en analyses is te vinden in een eerdere publicatie (Snoek et al., 2020). Het aanvullende materiaal bij de oorspronkelijke Engelstalige publicatie biedt ook een gedetailleerd overzicht van de protocolwijzigingen, voornamelijk veroorzaakt door maatregelen van de Nederlandse overheid als reactie op de COVID-19-pandemie in 2019-2020. De studie is beoordeeld en goedgekeurd door de medisch-ethische toetsingscommissie van het Amsterdam UMC, locatie VUmc (2017.335). De studie is geregistreerd op clinicaltrials.gov onder nummer NCT03833453 en uitgevoerd volgens geldende wet- en regelgeving.
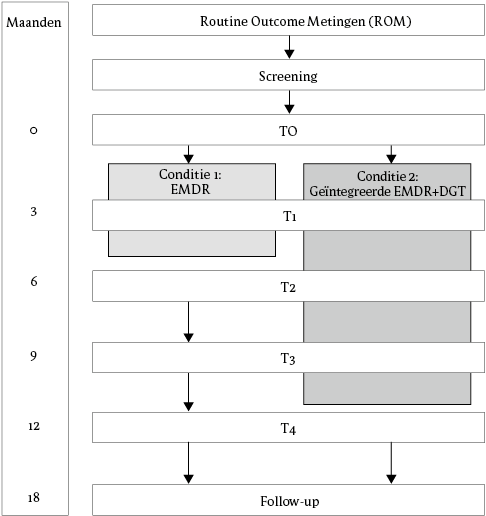
Figuur 1 Stroomschema van het onderzoeksdesign
Tabel 1 Overzicht van de metingen
| Meting | Specificatie | T0 | T1 | T2 | T3 | T4 | FU |
|---|---|---|---|---|---|---|---|
| Demografische vragenlijst | Demografische gegevens | X | |||||
| CAPS-5 | PTSS-symptomen | X | X | X | |||
| PCL-5 | PTSS-symptomen | X | X | X | X | X | X |
| CTQ | Jeugdtrauma | X | |||||
| LEC-5 | Traumatische gebeurtenissen | X | |||||
| OQ-45 | Psychiatrische symptomen | X | X | X | X | X | X |
| SCID-5-S | As I-stoornissen | X | X | ||||
| SCID-5-P | Persoonlijkheidsstoornissen | X | X | ||||
| DERS NL | Emotieregulatie | X | X | X | |||
| DES-II | Dissociatieve ervaringen | X | X | X | |||
| PAI-BOR | BPS-symptomen | X | X | X | |||
| WHODAS 2.0 | Globaal functioneren | X | X | X | X | ||
| EQ-VAS | Kwaliteit van leven | X | X | X | X |
Noot. Naast de metingen die in tabel 1 worden beschreven, werd patiënten gevraagd aanvullende metingen te voltooien vóór, tijdens en na de behandeling in het kader van het overkoepelende onderzoeksproject. Voor een gedetailleerde beschrijving van alle metingen, zie: https://clinicaltrials.gov/ProvidedDocs/53/NCT03833453/Prot_SAP_000.pdf
T0 = basismeting; T1 = 3 maanden na de start van de behandeling; T2 = na afronding van EMDR; T3 = 3 maanden na T2; T4 = na afronding van DGT; FU = 12 maanden na T2; CAPS-5 = Clinician Administered PTSD Scale for DSM-5; PCL-5 = PTSD Checklist for DSM-5; CTQ = Childhood Trauma Questionnaire; LEC-5 = Life Events Checklist – DSM-5; OQ-45 = Outcome Questionnaire 45; SCID-5-S = Gestructureerd Klinisch Interview voor DSM-5 Syndroomstoornissen; SCID-5-P = Gestructureerd Klinisch Interview voor DSM-5 Persoonlijkheidsstoornissen; DERS NL = Difficulties in Emotion Regulation – Nederlandse versie; DES-II = Dissociative Experiences Scale – II; PAI-BOR = Personality Assessment Inventory – Borderline subschaal; WHODAS 2.0 = World Health Organization Disability Assessment Schedule 2.0; EQ-VAS = EuroQol Visuele Analoge Schaal.
Metingen
Posttraumatische-stressstoornis (PTSS)
De primaire uitkomstmaat was de verandering in de ernst van PTSS-symptomen van T0 tot T4, gemeten met de Nederlandse vertaling van de CAPS-5 (Boeschoten et al., 2018; Weathers et al., 2013). De CAPS-5, de gouden standaard voor de classificatie van PTSS, omvat vragen over de frequentie en intensiteit van PTSS-symptomen in de afgelopen maand conform de diagnostische criteria van de DSM-5. Elk item wordt gescoord op basis van de door de patiënt gerapporteerde frequentie en intensiteit van de symptomen, met een totaalscore variërend van 0 tot 80.
Borderline-persoonlijkheidsstoornis (BPS)
De aanwezigheid en ernst van BPS-symptomen werden gemeten met het SCID-5-P-interview (Arntz et al., 2017; First et al., 2016). Bij T0 werden BPS-symptomen beoordeeld op basis van aanwezigheid sinds ten minste de vroege adolescentie. Bij T4 werden de symptomen over de afgelopen 6 maanden geëvalueerd, waardoor het effect van de behandeling kon worden weergegeven. Naast het SCID-5-P-interview werden BPS-symptomen tevens beoordeeld met de Nederlandse versie van de Personality Assessment Inventory – Borderline Features (PAI-BOR; Distel et al., 2009; Morey, 1991). De PAI-BOR is een zelfrapportagevragenlijst die de ernst van BPS meet. Deze lijst bevat vier subschalen van elk zes items: affectieve instabiliteit, negatieve relaties, identiteitsproblemen en zelfbeschadiging. Respondenten beantwoorden elk item op een schaal van 0 ('niet waar') tot 3 ('helemaal waar'). Een score van 38 of hoger duidt op de aanwezigheid van BPS-kenmerken, en een score van 60 of hoger wijst op een classificatie BPS.
Algemeen functioneren
De Outcome Questionnaire 45 (OQ-45) is een zelfrapportagevragenlijst die is ontwikkeld om de voortgang van de behandeling te beoordelen (Lambert et al., 1996). In deze studie is gebruikgemaakt van de Nederlandse vertaling van de OQ-45. De lijst bevat 45 items over onderwerpen als psychologisch lijden, interpersoonlijke relaties en sociaal functioneren. Respondenten beantwoorden elk item op een schaal van 0 ('nooit') tot 4 ('bijna altijd'), met een totaalscore variërend van 0 tot 180.
De World Health Organization Disability Assessment Schedule 2.0 (WHODAS 2.0) is een gestandaardiseerd instrument voor het meten van algemeen functioneren en beperkingen over zes domeinen: begrijpen en communiceren, verplaatsen, zelfzorg, omgaan met anderen, dagelijkse activiteiten en deelname aan de samenleving (Üstün et al., 2010). Elk item wordt gescoord van 1 ('geen beperking') tot 5 ('extreem of niet mogelijk'). De totaalscore varieert van 0 tot 100, waarbij hogere scores duiden op een hogere mate van beperkingen.
Kwaliteit van leven
De EuroQol 5-Dimension 5-Level Visual Analog Scale (EQ-VAS) is een onderdeel van de EQ-5D-5L-vragenlijst en wordt gebruikt voor het beoordelen van de gezondheidsgerelateerde kwaliteit van leven (Herdman et al., 2011). Voor de huidige studie werd de Nederlandse vertaling van de vragenlijst gebruikt (de Jong et al., 2007). Respondenten gaven hun ervaren mate van gezondheid aan op een schaal van 0 ('slechtst denkbare gezondheid') tot 100 ('beste denkbare gezondheid').
Behandelrespons
Naast de afname van PTSS-symptomen van T0 tot T4, werden patiënten die een vermindering van 1 baseline-standaarddeviatie (SD) lieten zien van T0 tot T4 geclassificeerd als behandelresponders. Dit komt ruwweg overeen met het criterium van een 30% reductie in CAPS-5-ernst, wat vaak wordt gebruikt bij studies naar de effectiviteit van PTSS-behandelingen (Varker et al., 2020). Daarnaast werd PTSS-remissie gedefinieerd als een totaalscore lager dan 12 bij T2 en T4. Dit sluit aan bij de minimale score voor een PTSS-classificatie.
Uitval van behandeling
De uitvalpercentages van de EMDR-behandeling werden vergeleken tussen de twee behandelcondities. In het EMDR-protocol van deze studie bestond een volledige behandeling uit 12-18 sessies. Omdat ongeveer acht sessies in richtlijnen wordt gezien als de minimale adequate dosis, werd een cutoff van 75% (acht sessies of minder) gehanteerd om uitval te definiëren (Akwa GGZ, 2020; NICE, 2018). Uitval bij DGT werd op een vergelijkbare manier gedefinieerd: deelname aan minder dan 75% van de aanbevolen groepssessies volgens het DGT-protocol (≤ 36 groepssessies).
Interventies
Eye movement desensitization and reprocessing (EMDR)
In totaal gaven 28 therapeuten EMDR-behandelingen. Alle therapeuten hadden ten minste een wo-master in klinische psychologie, een gecertificeerde EMDR-opleiding afgerond en volgden tweewekelijks supervisie om de naleving van het protocol en de kwaliteit van de interventies te waarborgen. Behandelvoortgang werd daarnaast periodiek besproken binnen een multidisciplinair team.
Er werd een Nederlandse vertaling van het standaard EMDR-protocol van Shapiro gebruikt (Shapiro, 2017). Het protocol bestond uit minimaal 12 en maximaal 18 wekelijkse sessies van elk 75 minuten. Het exacte aantal sessies werd in overleg tussen patiënt en therapeut bepaald, afgestemd op de behoeften van de individuele patiënt. Tijdens de therapie werd de patiënt gevraagd de traumatische herinnering op te roepen, terwijl de therapeut sets van bilaterale oogbewegingen induceerde door de patiënt de vingers van de therapeut of een lichtbalk te laten volgen. Bij hoge emotionele stress en onvoldoende cognitieve afleiding kon de werkgeheugenbelasting worden verhoogd door de patiënt afwisselend links en rechts een tikje op de knie te laten geven, ook wel 'tappen' genoemd. Na ongeveer 30 seconden rapporteerde de patiënt opkomende gedachten, gevoelens of beelden, die het focuspunt werden voor de volgende set oogbewegingen. Dit proces werd herhaald tot de emotionele spanning verbonden aan de herinnering was afgenomen. Indien nodig werden aanvullende EMDR-technieken, zoals cognitive interweaves, toegepast om verstoorde cognities tijdens het geheugenverwerkingsproces te herstructureren (Shapiro, 2017).
EMDR plus dialectische gedragstherapie (EMDR+DGT)
Voor DGT voerden zes therapeuten-duo's de groepsbehandelingen uit, terwijl 14 therapeuten de individuele sessies gaven. Alle DGT-therapeuten waren gecertificeerd en hadden minimaal de driedaagse basistraining van Dialexis (het Nederlandse DGT-opleidingsinstituut) voltooid. Er werd toegezien op naleving van DGT-strategieën via wekelijkse overlegmomenten en ieder kwartaal externe supervisie van 3 uur. Om de integriteit van beide behandelingen te behouden, werden EMDR en DGT door verschillende therapeuten gegeven, zodat elke interventie onafhankelijk en volgens het eigen protocol verliep.
DGT werd uitgevoerd volgens het protocol (Linehan, 2016) en begon met maximaal zes wekelijkse individuele pre-treatment-sessies van 45 minuten, gevolgd door een programma van 12 maanden, bestaande uit 48 wekelijkse groepssessies van 150 minuten en tweewekelijkse individuele sessies van 45 minuten. Na de zesde DGT-groepssessie startte de EMDR-behandeling. De groepssessies richtten zich op vaardigheden op het gebied van emotieregulatie, interpersoonlijke effectiviteit, mindfulness en stresstolerantie. In tegenstelling tot het Linehan-protocol – dat volcontinue telefooncoaching vereist – bepaalden therapeuten in deze studie zelf hun beschikbaarheid voor telefonische consultaties in overleg met de patiënt. Therapeuten kwamen wekelijks samen in intervisie om complexe casussen te bespreken en na te gaan of de DGT-principes gehandhaafd bleven. Patiënten mochten maximaal drie keer per kwartaal afwezig zijn bij individuele of groepssessies; bij een vierde keer moest een schriftelijke verklaring worden gegeven, waarna met goedkeuring van het behandelteam de behandeling kon worden voortgezet. Bij herhaling van dit patroon werd de therapie beëindigd wegens onvermogen tot naleving van de behandeling.
Behandeltrouw
De EMDR Fidelity Rating Scale (EFRS) werd gebruikt om de mate te beoordelen waarin therapeuten het behandelprotocol volgden (Maxfield et al., z.d.). Elk item werd gescoord van 0 ('protocol niet gevolgd') tot 3 ('protocol goed gevolgd'). Een fidelity score van ≥ 2,0 (bereik 0,0-3,0) werd beschouwd als acceptabel. Eenentwintig video-opnames van EMDR-sessies werden beoordeeld door twee onafhankelijke, academisch opgeleide onderzoeksassistenten, getraind door de eerste auteur. Eventuele verschillen in scores werden opgelost via consensus.
Voor DGT werd de DGT Program Fidelity Scale gebruikt (Linehan & Korslund, 2015) om de mate te beoordelen waarin het DGT-protocol werd gevolgd. Deze schaal omvat verschillende domeinen, zoals individuele therapie, vaardigheidstraining en naleving van het consultatieteam. Elk van de 21 items werd gescoord op een vijfpuntsschaal, van 1 ('protocol niet gevolgd') tot 5 ('protocol uitstekend gevolgd'), met een totaalscore variërend van 21 tot 105. De sessies werden onafhankelijk beoordeeld door de eerste auteur, de laatste auteur en een DGT-trainer. Eventuele verschillen in de beoordelingen werden besproken en opgelost op basis van consensus.
Statistische analyses
Poweranalyse
De benodigde steekproefgrootte werd vooraf bepaald (Twisk, 2014). Deze berekening was gebaseerd op een verwachte medium effectgrootte (d = 0,5) tussen de condities en drie herhaalde metingen (T0, T2 en T4) van de CAPS-5 als primaire uitkomstmaat. Om 80% power te bereiken, met een alfa van p = 0,05 (tweezijdig), een intra-persoon-correlatiecoëfficiënt van r = 0,5 en een geschatte uitval van 25% (Imel et al., 2013; Kliem et al., 2010), was een steekproef van 63 patiënten per behandelconditie vereist.
Ontbrekende data
Bij ontbrekende data werd gebruikgemaakt van multiple imputation met fully conditional specification (FCS) en een inclusieve selectie van variabelen. Deze methode schat de ontbrekende waarden door voor elke variabele een model te maken op basis van de beschikbare informatie van de andere variabelen.
Primaire analyse
Statistische analyses werden uitgevoerd in SPSS, versie 27 (IBM Corp, 2020). De primaire hypothese werd getoetst volgens het intent-to-treat-principe, waarbij alle patiënten die willekeurig aan een behandeling waren toegewezen, werden meegenomen. Er werd een mixed-effects-model gebruikt om de afname van PTSS-symptomen van T0 tot T4 tussen EMDR en EMDR+DGT te vergelijken. Het model bevatte een random intercept voor iedere patiënt en een scaled-identity-structuur voor de herhaalde metingen, omdat het oorspronkelijk geplande model (random intercept met een first order autoregressieve residual covariance matrix) niet convergeerde. Fixed effects waren de baseline PTSS-score, behandelconditie en tijd, evenals de interacties tussen baseline PTSS-score en tijd, en tussen behandelconditie en tijd.
Secundaire analyses
Secundaire uitkomsten werden vergeleken tussen behandelcondities met linear mixed effects-modellen voor continue uitkomsten, en generalized linear-modellen met een binomiale verdeling en logit link voor binaire uitkomsten. De fixed effects omvatten baseline-scores, behandeling, tijd en relevante interacties. Voor de herhaalde metingen werden de modelparameters gekozen op basis van het oorspronkelijke plan en de mate van modelconvergentie, in de volgorde: eerst een random intercept met een first-order autoregressieve residual covariance matrix, vervolgens een random intercept met een scaled identity-covariance matrix, en ten slotte een first-order autoregressieve residual covariance matrix zonder random intercept.
Sensitiviteitsanalyses
Om mogelijke effecten van de afronding van behandeling in kaart te brengen, werd het verband geanalyseerd tussen het voltooien van EMDR en alle uitkomstvariabelen op de verschillende meetmomenten. Daarnaast werden de resultaten vergeleken tussen de originele dataset en de dataset met geïmputeerde waarden. Tot slot werden alle analyses herhaald voor de subset van patiënten met een classificatie BPS (vijf of meer symptomen).
Resultaten
Beschrijving van de steekproef
Zoals weergegeven in figuur 2 werden 63 patiënten willekeurig toegewezen aan EMDR-only en 61 patiënten aan EMDR+DGT. Tabellen 2 en 3 tonen de baselinekarakteristieken van de steekproef. De steekproef bestond voornamelijk uit vrouwelijke patiënten, met een leeftijd van 20 tot 65 jaar. Het mediane opleidingsniveau, gemeten met de International Standard Classification of Education (ISCED; Schneider, 2013), was 4,0 (interkwartielafstand 1,3) voor EMDR-only en 4,0 (interkwartielafstand 2,0) voor EMDR+DGT, hetgeen overeenkomt met niveau mbo 4. De meeste patiënten waren werkloos en hadden eerder psychologische behandeling(en) ontvangen. De gemiddelde baselinescore voor PTSS-ernst was 44,1 (SD = 10,6) in de EMDR-only conditie en 40,0 (SD = 11,5) in de EMDR+DGT-conditie voor niet-geïmputeerde data. De meerderheid van de patiënten rapporteerde trauma in de kindertijd, met hoge niveaus van blootstelling aan zowel seksueel als fysiek geweld, zoals beoordeeld met de Childhood Trauma Questionnaire (CTQ; Bernstein et al., 2003). Ook volgens het CAPS-5-interview vonden de meeste indextrauma's plaats tijdens de kindertijd, met seksueel misbruik en fysiek geweld als meest voorkomende traumatypes in beide condities. Patiënten in de EMDR-only-conditie hadden gemiddeld 6,0 (SD = 1,46) en patiënten in de EMDR+DGT-conditie gemiddeld 5,7 (SD = 1,62) BPS-symptomen op baseline (tabel 4). Aan de DSM-5-criteria voor BPS werd voldaan door 81% van de patiënten in de EMDR-only-conditie en 73% in de EMDR+DGT-conditie. Vermijdende-persoonlijkheidsstoornis kwam voor bij 37% van EMDR-only en 36% van EMDR+DGT, obsessieve-compulsieve persoonlijkheidsstoornis bij respectievelijk 21% en 11%, paranoïde-persoonlijkheidsstoornis bij 18% en 11%, en antisociale-persoonlijkheidsstoornis bij 3% en 7%. Stemmings- en angststoornissen kwamen ook veel voor. Depressieve episoden kwamen voor bij 68% in de EMDR-only-conditie en bij 63% in de EMDR+DGT-conditie. Persisterende depressieve stoornis werd vastgesteld bij respectievelijk 57% en 53% van de steekproef. Angststoornissen kwamen voor bij 64% van EMDR-only en 58% van EMDR+DGT. Stoornissen in middelengebruik traden op bij 28% en 30%, terwijl eetstoornissen werden gevonden bij 27% van EMDR-only en 19% van EMDR+DGT. Het gemiddelde aantal gevolgde EMDR-sessies was 10,5 (SD = 5,7) in EMDR-only en 6,8 (SD = 5,9) in EMDR+DGT, een niet-significant statistisch verschil (t = 3,49, p = 0,588). Beoordelingen van protocoltrouw voor EMDR wezen op zeer goede protocoltrouw, met een gemiddelde score van 2,71 (SD = 0,17). Resultaten van de DGT Program Fidelity Scale toonden een totaalscore van 94, met een gemiddelde itemscore van 4,48, hetgeen betekent dat de DGT op nagenoeg alle onderdelen beoordeeld is als op of boven het gewenste niveau.
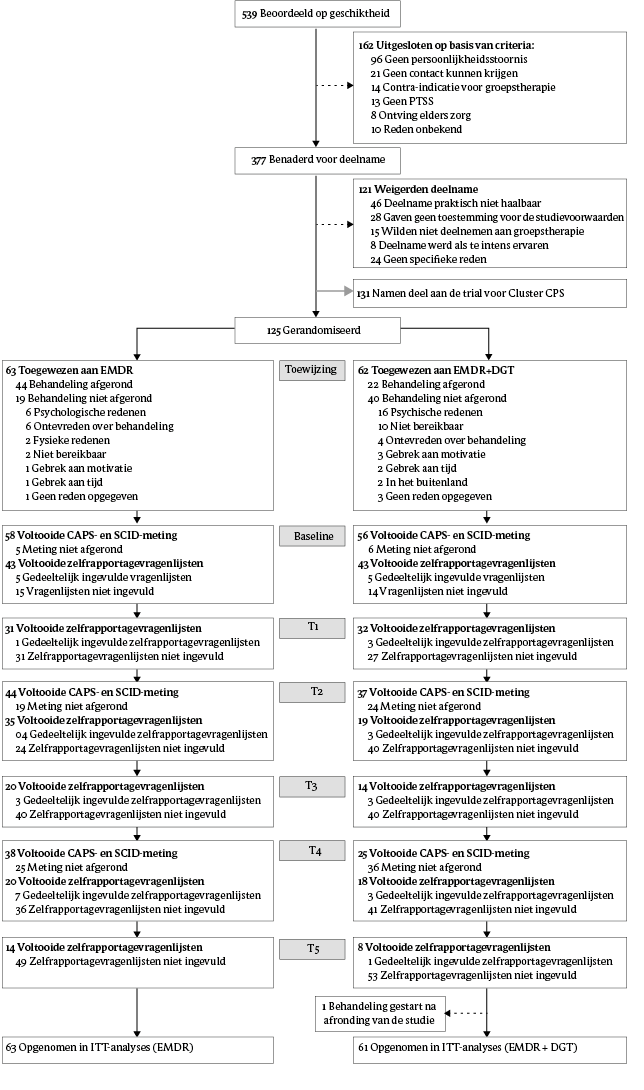
Figuur 2 Patiëntenstroom tijdens inclusie, randomisatie en behandeling
Tabel 2 Demografische gegevens van de intent-to-treat steekproef
| EMDR (n [%]) | EMDR+DGT (n [%]) | |
|---|---|---|
| Geslacht | ||
| Vrouw | 51 (81%) | 47 (77%) |
| Man | 12 (19%) | 14 (23%) |
| Leeftijd (bereik) | 36 (20-65) | 36 (21-62) |
| Etnische herkomst* | ||
| Nederlands | 25 (50%) | 26 (51%) |
| Anders/onbekend | 25 (50%) | 25 (49%) |
| Opleidingsniveau | ||
| ISCED, mediaan (IQR) | 3,6 (1,3) | 4,0 (2,0) |
| In een relatie | 29 (58%) | 19 (37%) |
| Kinderen | 17 (34%) | 11 (22%) |
| Arbeidsstatus | ||
| Voornamelijk huisvrouw/huisman | 2 (4%) | 5 (10%) |
| Voornamelijk werkzaam of in opleiding | 20 (40%) | 15 (29%) |
| Werkloos zonder uitkering | 1 (2%) | 0 (0%) |
| Ontvangt (gedeeltelijke) arbeidsongeschiktheidsuitkering | 14 (28%) | 7 (14%) |
| Ontvangt (gedeeltelijke) sociale uitkering | 6 (12%) | 13 (25%) |
| Overig | 7 (14%) | 12 (23%) |
| Eerder individuele ambulante psychologische behandeling ontvangen | 35 (70%) | 37 (71%) |
| Eerder groepsgerichte ambulante psychologische behandeling ontvangen | 15 (30%) | 16 (31%) |
| Eerdere psychiatrische opname | 9 (18%) | 6 (12%) |
| Huidig regelmatig drugsgebruik | 16 (32%) | 9 (31%) |
Noten. De hoeveelheid beschikbare data varieert per instrument. Met uitzondering van leeftijd en geslacht (n = 124) bevatten de metingen in deze tabel ontbrekende gegevens voor etnische herkomst (n = 101), opleidingsniveau (n = 93), relatie (n = 101), kinderen (n = 101), arbeidsstatus (n = 101), eerder ontvangen therapie of opname (n = 101) en drugsgebruik (n = 101). Percentages zijn berekend op basis van de beschikbare gegevens.
DGT = dialectische gedragstherapie; EMDR = eye movement desensitization and reprocessing; ISCED = International Standard Classification of Education; IQR = interkwartielafstand.
* De categorie etnische herkomst is divers, en omvat onder andere Afghaans, Antilliaans, Aziatisch, Bosnisch, Braziliaans, Chinees, Indiaas, Hindoestaans, Israëlisch, Italiaans, Pools, Spaans, Syrisch en Joegoslavisch.
Tabel 3 Klinische baselinevariabelen voor de intent-to-treat steekproef
| EMDR (gemiddelde, SD/%) | EMDR+DGT (gemiddelde, SD/%) | |
|---|---|---|
| CAPS-5 | 44,1 (10,6) | 40,0 (11,5) |
| Indextrauma | ||
| Trauma in de kindertijd (< 18 jaar) | 43 (72%) | 40 (69%) |
| Seksueel misbruik | 27 (45%) | 25 (43%) |
| Fysiek geweld | 25 (42%) | 27 (47%) |
| Overig* | 9 (15%) | 6 (10%) |
| PCL-5 | 59,2 (14,5) | 57,9 (12,4) |
| CTQ | ||
| Lichamelijke verwaarlozing n (%)‡ | 10,7 (4,2) 35 (74%) | 11,3 (3,5) 40 (87%) |
| Emotionele verwaarlozing n (%)‡ | 18,4 (4,3) 37 (79%) | 18,8 (4,1) 40 (87%) |
| Seksueel misbruik n (%)‡ | 12,0 (6,9) 29 (62%) | 11,4 (6,4) 26 (57%) |
| Emotioneel misbruik n (%)‡ | 16,9 (5,8) 41 (87%) | 17,6 (4,6) 43 (93%) |
| Fysiek geweld n (%)‡ | 13,0 (7,4) 30 (64%) | 11,3 (6,0) 27 (59%) |
| LEC-5 indextrauma | ||
| Seksueel geweld (slachtoffer) | 18 (38%) | 20 (40%) |
| Fysiek geweld (slachtoffer) | 22 (46%) | 19 (38%) |
| Seksueel geweld (getuige) | 0 (0%) | 1 (2%) |
| Fysiek geweld (getuige) | 3 (6%) | 2 (4%) |
| Levensbedreigende ziekte (slachtoffer) | 0 (0%) | 1 (2%) |
| Levensbedreigende ziekte of plotseling overlijden (getuige) | 4 (8%) | 6 (12%) |
| Overig | 1 (2%) | 1 (2%) |
| OQ-45 | 110,1 (25,8) | 107,4 (21,3) |
| EQ-VAS | 51,6 (21,5) | 50,2 (19,8) |
| WHODAS 2.0 | 2,9 (0,8) | 2,7 (0,8) |
| DERS | 129,2 (22,5) | 119,5 (25,5) |
| DES-II | 31,2 (18,5) | 26,4 (17,3) |
| SCID-5-S comorbide stoornissen | ||
| Huidige depressieve episode | 41 (68%) | 35 (63%) |
| Persisterende depressieve episode | 31 (57%) | 27 (53%) |
| Stoornis in het gebruik van middelen | 16 (28%) | 14 (30%) |
| Angststoornis | 35 (64%) | 29 (58%) |
| Eetstoornis | 9 (27%) | 6 (19%) |
| Obsessieve-compulsieve stoornis | 2 (3%) | 4 (7%) |
| SCID-5-P comorbide persoonlijkheidsstoornis | ||
| Vermijdend | 23 (37%) | 22 (36%) |
| Afhankelijk | 1 (2%) | 1 (2%) |
| Dwangmatig | 13 (21%) | 7 (11%) |
| Paranoïde | 11 (18%) | 7 (11%) |
| Schizoïde | 2 (3%) | 1 (2%) |
| Schizotypisch | - | - |
| Histrionisch | - | - |
| Narcistisch | - | 2 (3%) |
| Borderline | 51 (81%) | 45 (73%) |
| Antisociaal | 2 (3%) | 4 (7%) |
| Aantal EMDR-sessies | ||
| Intent-to-treat steekproef | 10,5 (5,7) | 6,8 (5,9) |
| EMDR afgerond | 13,6 (3,2) | 13,5 (3,3) |
| EMDR niet afgerond | 3,3 (3,3) | 3,1 (2,9) |
| Aantal DGT-sessies | ||
| Intent-to-treat steekproef | 26,6 (19,4) | |
| EMDR afgerond | 43,4 (10,6) | |
| EMDR niet afgerond | 17,4 (17,7) |
Noten. Gegevens worden weergegeven als n (%) of gemiddelde (SD), tenzij anders vermeld. De volgende metingen bevatten ontbrekende gegevens: CAPS-5 (n = 118), PCL-5 (n = 89), CTQ (n = 93), LEC-5 indextrauma (n = 98), OQ-45 (n = 93), EQ-VAS (n = 85), WHODAS 2.0 (n = 85), DERS-II (n = 86), DES-II (n = 88), SCID-5-S (n = 116).
DGT = dialectische gedragstherapie; EMDR = eye movement desensitization and reprocessing; CAPS-5 = Clinician Administered PTSD Scale for DSM-5; PCL-5 = PTSD Checklist for DSM-5; CTQ = Childhood Trauma Questionnaire; LEC-5 = Life Events Checklist – DSM-5; OQ-45 = Outcome Questionnaire 45; EQ-VAS = EuroQol Visual Analog Scale; WHODAS 2.0 = World Health Organization Disability Assessment Schedule 2.0; DERS NL = Difficulties in Emotion Regulation – Dutch version; DES-II = Dissociative Experiences Scale – II; SCID-5-S = Gestructureerd klinisch interview voor DSM-5 syndroomstoornissen; SCID-5-P = Gestructureerd klinisch interview voor DSM-5 persoonlijkheidsstoornissen.
‡ De afkapwaarden zoals gedefinieerd door Walker en collega's (1999) werden gebruikt: 10 voor emotioneel misbruik, 15 voor emotionele verwaarlozing, en 8 voor lichamelijk misbruik, lichamelijke verwaarlozing en seksueel misbruik. * Overige indextrauma's omvatten het getuige zijn van de natuurlijke dood of moord van een dierbare, het meemaken van een auto-ongeluk, bedreiging of blootstelling aan oorlogstrauma.
Primaire analyses
CAPS-5-scores en effectgroottes op basis van de geïmputeerde data zijn weergegeven in tabel 4. In beide behandelcondities werden grote en significante afnames in PTSS-symptomen gevonden tussen T0 (baseline) en T4 (1 jaar). De primaire analyse, waarin EMDR-only en EMDR+DGT werden vergeleken, liet geen significant verschil zien in de vermindering van PTSS-symptomen van T0 tot T4 (tabel 5). In de EMDR-only-conditie werden 46 patiënten (73%) geclassificeerd als responders, inclusief 6 patiënten (10%) in remissie bij T4. In de EMDR+DGT-conditie werden 37 patiënten (61%) geclassificeerd als responders, inclusief 7 patiënten (11%) in remissie bij T4. Er werden geen statistisch significante verschillen gevonden in behandelrespons of remissie (tabel 5).
Tabel 4 Geschatte marginale gemiddelden en effectgroottes na imputatie voor alle primaire en secundaire uitkomstmaten
| EMDR | EMDR+DGT | EMDR versus EMDR+DGT | |||
|---|---|---|---|---|---|
| Geschatte marginale gemiddelden (95% betrouwbaarheidsinterval) | Cohens d | Geschatte marginale gemiddelden (95% betrouwbaarheidsinterval) | Cohens d | Cohens d | |
| CAPS-5 totaalscore | |||||
| T0 | 42,80 (40,21, 45,39) | – | 41,28 (38,61, 43,95) | – | – |
| T2 | 23,88 (21,32, 26,44) | 1,8 (1,4, 2,2)* | 27,55 (24,94, 30,16) | 1,3 (0,9, 1,7)* | 0,5 (0,1, 0,8)* |
| T4 | 21,53 (18,97, 24,08) | 2,0 (1,6, 2,4)* | 22,48 (19,85, 25,12) | 1,8 (1,4, 2,2)* | –0,23 (–0,6, 0,1) |
| PCL-5 totaalscore | |||||
| T0 | 58,80 (56,09, 61,51) | – | 58,26 (55,51, 61,01) | – | – |
| T1 | 44,0 (41,23, 46,77) | 1,3 (1,0, 1,7)* | 48,31 (45,48, 51,14) | 0,9 (0,5, 1,3)* | 0,4 (0,1, 0,8)* |
| T2 | 34,63 (31,81, 37,43) | 2,2 (1,8, 2,6)* | 33,11 (30,21, 36,02) | 2,3 (1,8, 2,7)* | –0,1(–0,4, 0,3) |
| T3 | 34,28 (31,47, 37,09) | 2,2 (1,8, 2,7)* | 34,88 (32,02, 37,74) | 2,1 (1,7, 2,6)* | 0,1 (–0,2, 0,4) |
| T4 | 33,95 (31,05, 36,84) | 2,3 (1,8, 2,7)* | 34,84 (32,0, 37,9) | 2,1 (1,7, 2,6)* | 0,1 (–0,2, 0,5) |
| T5 | 31,56 (28,71, 34,40) | 2,5 (2,0, 2,9)* | 30,67 (27,76, 33,59) | 2,5 (2,1, 3,0)* | –0,03 (–0,4, 0,3) |
| OQ-45 totaalscore | |||||
| T0 | 109,29 (105,27, 113,30) | – | 108,32 (104,25, 112,39) | – | – |
| T1 | 93,68 (89,59, 97,78) | 1,0 (0,6, 1,3)* | 98,28 (94,15, 102,41) | 0,6 (0,3, 1,0)* | 0,3 (0,2, –0,0) |
| T2 | 82,67(78,63, 86,71) | 1,6 (1,2, 2,0)* | 83,84 (79,66, 88,02) | 1,5 (1,1, 1,9)* | 0,1 (0,2, –0,2) |
| T3 | 86,07 (81,96, 90,20) | 1,4 (1,0, 1,8)* | 88,04 (83,78, 92,31) | 1,3 (0,9, 1,6)* | 0,2 (0,2, –0,2) |
| T4 | 83,50 (79,30, 87,70) | 1,6 (1,2, 2,0)* | 86,96 (82,73, 91,19) | 1,3 (0,9, 1,7)* | 0,3 (0,2, –0,1) |
| T5 | 79,20 (75,06, 83,28) | 1,9 (1,4, 2,3)* | 77,56 (73,32, 81,80) | 1,8 (1,5, 2,3)* | –0,0 (0,2, –0,4) |
| WHODAS 2.0 totaalscore | |||||
| T0 | 2,8 (2,6, 3,1) | – | 2,7 (2,5, 2,9) | – | – |
| T2 | 2,3 (2,1, 2,6) | 0,5 (0,2, 0,9)* | 2,4 (2,1, 2,6) | 0,4 (0,01, 0,7)* | –0,2 (0,2, –0,5) |
| T4 | 2,3 (2,0, 2,6) | 0,5 (0,2, 0,9)* | 2,4 (2,1, 2,7) | 0,3 (–0,03, 0,7) | 0,2 (0,2, –0,1) |
| T5 | 2,3 (2,0, 2,6) | 0,7 (0,2, 0,9)* | 2,3 (2,0, 2,5) | 0,4 (0,01, 0,7)* | –0,2 (–0,5, 0,2) |
| EQ-VAS | |||||
| T0 | 51,4 (48,0, 54,8) | – | 50,4 (47,0, 53,9) | – | – |
| T2 | 60,6 (57,1, 64,0) | 0,7 (0,3, 1,0)* | 59,0 (55,5, 62,6) | 0,6 (0,3, 1,0)* | –0,04 (–0,4, 0,3) |
| T4 | 62,2 (58,7, 65,7) | 0,8 (0,4, 1,1)* | 61,8 (58,3, 65,2) | 0,8 (0,5, 1,2)* | –0,03 (–0,4, 0,3) |
| T5 | 62,0 (58,5, 65,5) | 0,8 (0,4, 1,1)* | 63,1 (59,6, 66,7) | 0,9 (0,6, 1,3)* | –0,2 (–0,4, 0,3) |
| SCID-5-PD gemiddelde BPS criteria | |||||
| T0 | 6,0 (5,6, 6,5) | – | 5,7 (5,3, 6,2) | – | – |
| T4 | 2,7 (2,2, 3,2) | 1,9 (1,4, 2,3)* | 2,5 (1,9, 3,1) | 1,8 (1,4, 2,2)* | 0,1 (–0,3, 0,4) |
| PAI-BOR totaalscore | |||||
| T0 | 44,1 (42,2, 46,1) | – | 41,6 (39,7, 43,6) | ||
| T2 | 34,9 (32,9, 36,9) | 1,2 (0,8, 1,5)* | 34,7 (32,6, 36,7) | 0,9 (0,5, 1,2)* | 0,3 (–0,1, 0,6) |
| T4 | 33,4 (31,3, 35,5) | 1,3 (1,0, 1,7)* | 34,2 (32,1, 36,3) | 0,9 (0,6, 1,3)* | –0,4 (–0,8, –0,1)* |
| Uitval van EMDR (≤ 8 sessies) | |||||
| n (%) | 16 (25%) | 37 (61%) | |||
| Uitval van DGT (≤ 36 groepssessies) | |||||
| n (%) | – | 35 (57%) | |||
Noten. DGT = dialectische gedragstherapie; EMDR = eye movement desensitization and reprocessing; CAPS-5 = Clinician Administered PTSD Scale for DSM-5; PCL-5 = PTSD Checklist for DSM-5; OQ-45 = Outcome Questionnaire 45; WHODAS 2.0 = World Health Organization Disability Assessment Schedule 2.0; EQ-VAS = EuroQol Visual Analog Scale; SCID-5-P = Gestructureerd Klinisch Interview voor DSM-5 Persoonlijkheidsstoornissen; PAI-BOR = Personality Assessment Inventory – Borderline subschaal
* Deze betrouwbaarheidsintervallen omvatten geen nul, wat wijst op statistische significantie.
Tabel 5 Resultaten van de gecombineerde (pooled) analyse van geïmputeerde gegevens voor de primaire en secundaire hypothesen tijdens T4
| Schatting | t | p | |
|---|---|---|---|
| Primaire uitkomstmaat | |||
| CAPS-5 totaal | |||
| Tijd‡ | –18,79 (1,81) | –10,34 | < 0,001 |
| Tijd x conditie§ | –2,47 (2,45) | –1,01 | 0,312 |
| Continue secundaire uitkomstmaten | |||
| PCL-5 totaal | |||
| Tijd‡ | –27,59 (1,79) | –15,37 | < 0,001 |
| Tijd x conditie§ | 0,34 (2,48) | 0,14 | 0,890 |
| SCID-5-P BPS-criteria | |||
| Tijd‡ | –3,23 (0,35) | –9,30 | < 0,001 |
| Tijd x conditie§ | –0,11 (0,47) | –0,24 | 0,813 |
| OQ-45 totaal | |||
| Tijd‡ | –30,76 (2,61) | –11,79 | < 0,001 |
| Tijd x conditie§ | 0,64 (3,65) | 0,18 | 0,861 |
| WHODAS 2.0 gemiddeld | |||
| Tijd‡ | –0,35 (0,18) | –1,88 | 0,061 |
| Time x conditie§ | –0,16 (0,25) | –0,62 | 0,535 |
| EQ-VAS | |||
| Tijd‡ | 12,70 (2,37) | 5,36 | < 0,001 |
| Tijd x conditie§ | –2,11 (3,31) | –0,64 | 0,524 |
| PAI-BOR | |||
| Tijd‡ | –7,39 (1,24) | –5,96 | < 0,001 |
| Tijd x conditie§ | –3,30 (1,70) | –1,90 | 0,058 |
| Binaire secundaire uitkomstmaten | |||
| Behandelrespons | |||
| Conditie§ | 0,34 (0,47) | –0,58, 1,26† | 0,467 |
| PTSS-remissie | |||
| Conditie§ | 0,27 (0,55) | –0,81, 1,35† | 0,626 |
| EMDR uitval | |||
| Conditie§ | –1,30 (0,39) | –2,01, –0,54† | < 0,001 |
Noten. CAPS-5 = Clinician Administered PTSD Scale for DSM-5; PCL-5 = PTSD Checklist for DSM-5; SCID-5-P = Gestructureerd Klinisch Interview voor DSM-5 Persoonlijkheidsstoornissen; BPS = borderline-persoonlijkheidsstoornis; OQ-45 = Outcome Questionnaire 45; WHODAS 2.0 = World Health Organization Disability Assessment Schedule 2.0; EQ-VAS = EuroQol Visual Analog Scale; PAI-BOR = Personality Assessment Inventory – Borderline subschaal
‡ T0 is referentie
§ EMDR-DGT is referentie
† 95% Wald betrouwbaarheidsintervallen
Secundaire analyses
In beide condities werden van T0 naar T4 grote en significante verbeteringen gevonden in zelfgerapporteerde PTSS-symptomen (PCL-5), BPS-symptomen (SCID-5-P en PAI-BOR), algemeen functioneren (OQ-45) en kwaliteit van leven (EQ-VAS). Er werden geen verschillen gevonden tussen EMDR-only en EMDR+DGT voor deze uitkomsten (tabel 5). De verbetering in globaal functioneren (WHODAS 2.0) liet een niet-significante trend naar verbetering zien in de mixed-regression-analyses (tabel 5). Bij nadere bestudering van de effectgroottes in tabel 4 viel op dat er een matige en significante verbetering van globaal functioneren wordt gezien in de EMDR-only-conditie, maar dat die in de EMDR+DGT bescheidener en niet-significant is (betrouwbaarheidsinterval bevat 0).
Uitval van behandeling
EMDR-uitvalpercentages verschilden significant tussen de twee behandelcondities (B = −1,30, SE = 0,39, p < 0,001), met 16 patiënten (25%) die uitvielen in de EMDR-only-conditie en 37 patiënten (61%) in de EMDR+DGT-conditie. Alle uitvallers werden telefonisch benaderd om hun redenen voor voortijdige beëindiging van EMDR voor 12 sessies te achterhalen. In de EMDR-only-conditie varieerden de redenen, waarbij de meest voorkomende waren: behoefte aan poliklinische behandeling voor andere comorbide psychiatrische symptomen (3), onvoldoende PTSS-symptomen bij aanvang van EMDR (3), ontevredenheid over de behandeling (bijvoorbeeld vanwege lange wachttijden of therapeutenwisselingen) (2), zich voldoende beter voelen (1), of praktische redenen, zoals te druk zijn (1) en medische ziekte (1). Daarnaast weigerden enkele patiënten deel te nemen zonder reden (4) en was één patiënt onbereikbaar.
In de EMDR+DGT-conditie was de meeste uitval het gevolg van: veel gemiste afspraken (10) of het ervaren van de behandeling als onpraktisch (bijvoorbeeld vanwege intensiteit, afstand tot centrum, werkstress, of verhuizing) (7). Andere redenen waren: gevoel dat DGT niet aansloot bij de symptomen (3), onbereikbaar zijn (3), ontevredenheid over behandeling (2), EMDR ervaren als te intens (2), noodzaak voor opname vanwege ernst van de PTSS-symptomen (2), poliklinische behandeling nodig voor andere psychiatrische symptomen (2), beëindiging zonder opgave van reden (2), onvoldoende PTSS-symptomen bij aanvang van EMDR (2), zich beter voelen (1), of een familielid met medische problemen (1).
Daarnaast werden in de EMDR+DGT-conditie 35 patiënten (57%) als uitvaller van DGT geclassificeerd. Vanwege de grote hoeveelheid ontbrekende T4-data onder uitvallers kon het aantal behandelresponders op T4 in deze groep niet betrouwbaar worden berekend. In de EMDR-only-conditie ontbraken de T4-data van 14 van de 16 uitvallers, terwijl in de EMDR+DGT-conditie bij 26 van de 37 uitvallers deze gegevens ontbraken. Van de overige patiënten met beschikbare data werden twee EMDR-only-uitvallers geclassificeerd als behandelresponders bij T4. In de EMDR+DGT-conditie waren zes patiënten behandelresponders, terwijl de overige vijf als non-responders werden geclassificeerd.
Sensitiviteitsanalyses
De bevindingen bleven consistent bij analyses van niet-geïmputeerde data en bij patiënten met vijf of meer BPS-symptomen (resultaten beschikbaar in de supplemental materials van de oorspronkelijke Engelstalige publicatie; zie tabellen 1 en 2 aldaar). Voltooiing van EMDR was niet geassocieerd met CAPS-5-scores op enig meetmoment in beide condities (tabel 3 supplemental materials).
Bijwerkingen
Tijdens de studie deden zich vier serious adverse events voor. Het eerste geval betrof een deelnemer in de EMDR-conditie die werd opgenomen wegens meerdere botbreuken na een val; dit geval werd beoordeeld als niet gerelateerd aan de studie. Het tweede geval betrof een patiënt in de EMDR+DGT-conditie die een toename van suïcidale gedachten en dissociatieve symptomen ervoer, terwijl een derde patiënt in de EMDR-conditie toegenomen zelfbeschadiging en middelengebruik rapporteerde. In beide gevallen werd een overstap naar klinische opname als noodzakelijk beschouwd voor intensievere ondersteuning. Het vierde geval betrof een deelnemer in de EMDR-conditie die voor euthanasie koos vanwege ernstige, langdurige psychiatrische aandoeningen die al vóór aanmelding bij de studie aanwezig waren. Deze beslissing werd meer dan een jaar na het stopzetten van de studiebehandeling genomen.
Discussie
Dit is de eerste gerandomiseerde klinische trial (RCT) die de effectiviteit van gelijktijdige EMDR+DGT en EMDR-only vergelijkt bij patiënten met PTSS en comorbide BPS-symptomen. Patiënten in beide behandelcondities lieten grote verminderingen van PTSS-symptomen zien. Tevens werden in beide condities grote verbeteringen in BPS-ernst en verbeteringen in kwaliteit van leven waargenomen. De grote behandeleffecten in deze studie zijn in lijn met eerdere onderzoeken naar de effectiviteit van EMDR (Cuijpers et al., 2020) en DGT-PTSS (Bohus et al., 2020). De huidige bevindingen sluiten ook aan bij de effectgroottes die recentelijk in een meta-analyse werden gevonden over de effectiviteit van traumagerichte behandeling bij PTSS-patiënten met comorbide persoonlijkheidsstoornissen (Snoek et al., 2021).
Beide condities lieten grote verbeteringen zien – maar EMDR+DGT was niet beter dan EMDR alleen
Opmerkelijk is dat EMDR-only en EMDR+DGT geen verschil vertoonden in vermindering van PTSS-symptomen, BPS-symptomen of kwaliteit van leven. Hoewel een matige verbetering in globaal functioneren werd gevonden in EMDR-only, was deze verbetering niet significant in EMDR+DGT. Deze bevindingen zijn opmerkelijk gezien de aanzienlijk grotere hoeveelheid psychotherapie in EMDR+DGT en gezien het feit dat DGT specifiek gericht is op verbetering van de chronische en uitgebreide problematiek geassocieerd met BPS. Alleen al vanwege het verschil in behandelintensiteit viel te verwachten dat EMDR+DGT superieure therapeutische effecten zou opleveren als behandelingsdosering een kritieke factor was. Een verklaring voor deze bevinding is dat met EMDR een plafondeffect bereikt is, waardoor potentiële verdere winst door de gecombineerde interventie beperkt was. Gezien de consequent grote effectgroottes die voor EMDR bij de behandeling van PTSS zijn gedocumenteerd, met name in vergelijking met de bescheiden effectgroottes van psychotherapieën bij andere psychiatrische aandoeningen, zoals depressie (Cuijpers et al., 2013, 2014), is dit plafondeffect aannemelijk.
Hoewel de huidige bevindingen niet overeenkomen met die van Kleindienst en collega's (2021), die vonden dat DGT-PTSS superieur was aan een traumagerichte therapie (CPT) voor zowel PTSS- als BPS-symptomen, sluiten onze resultaten aan bij een parallel gerandomiseerd gecontroleerd onderzoek uitgevoerd door onze onderzoeksgroep. Dat onderzoek vergeleek de effectiviteit van imaginaire herstructurering met gelijktijdige imagery rescripting (ImRs) en groepsschematherapie bij patiënten met PTSS en comorbide cluster C-persoonlijkheidsstoornissen (van den End, Beekman et al., 2024). Hoewel zowel onze studie als die van Kleindienst en collega's grote effecten laten zien, worden in onze studie hogere effectgroottes voor EMDR-only (d = 2,0) en EMDR+DGT (d = 1,8) gevonden, in vergelijking met Kleindiensts CPT (d = 0,9) en DGT-PTSS (d = 1,2). Ook hier kan een plafondeffect het verschil verklaren: de grote effecten na EMDR in onze studie bieden minder ruimte voor verdere verbetering dan in de studie van Kleindienst, waar de gemiddelde effecten kleiner zijn en er mogelijk meer ruimte voor verbetering was.
Het voorgaande roept een belangrijke vraag op over de relatieve effectiviteit van de behandelingen in verschillende studies. De studie van Kleindienst en collega's (2021) richtte zich specifiek op patiënten met een dubbele diagnose van PTSS en BPS, wat hen mogelijk ontvankelijker maakte voor de gecombineerde DGT-PTSS-behandeling. In onze studie omvatte de populatie patiënten met zowel volledige BPS (≥ 5 symptomen) als subklinische BPS (4 symptomen), waardoor een bredere representatie van symptoomernst werd geïncludeerd. In deze context kan EMDR-only voldoende effectief zijn geweest voor deze patiënten. Hoewel we uitkomsten hebben bekeken voor patiënten met en zonder een 'volledige' DSM-5-classificatie BPS en vergelijkbare resultaten vonden, is het belangrijk te erkennen dat variaties in patiëntkenmerken de behandelrespons kunnen beïnvloeden. Toekomstig onderzoek met een groter cohort van patiënten met dubbele diagnoses die EMDR of EMDR+DGT ontvangen, zou waardevolle inzichten kunnen geven in de differentiële effectiviteit van deze benaderingen.
De huidige bevindingen bouwen voort op toenemend bewijs dat EMDR veilig en effectief symptomen van zowel PTSS als BPS kan verminderen (de Jongh et al., 2020; Kolthof et al., 2022; Slotema et al., 2020), en dat afnames in klachten (bijvoorbeeld hoge niveaus van stress door voortdurende herbelevingen passend bij PTSS) samen lijken te hangen met snelle verbeteringen in BPS-symptomen (Gunderson et al., 2003). Het adaptive information processing model (AIP-model) biedt inzicht in hoe traumagerichte therapie BPS-symptomen kan verlichten (de Jongh et al., 2024; Shapiro, 2007). Volgens het AIP-model kan het brein bij een kind dat trauma ervaart moeite hebben om de traumatische herinneringen volledig te verwerken en te integreren vanwege hun overweldigende aard. Deze incomplete verwerking kan leiden tot aanhoudende symptomen en problematische copingmechanismen. Gezien de hoge prevalentie van trauma in de kindertijd bij individuen met BPS, is het vanuit het AIP-model te verwachten dat een behandeling die specifiek gericht is op de verwerking van traumatische herinneringen de daaraan gerelateerde stress kan verminderen, en vervolgens de emotionele regulatie, het zelfgevoel en het interpersoonlijke functioneren kan verbeteren.
Hoewel onze studie specifiek gericht was op patiënten met PTSS en comorbide BPS-symptomen, kunnen de bevindingen ook relevant zijn voor de behandeling van individuen met complexe PTSS (CPTSS). CPTSS wordt gekenmerkt door symptomen die overlappen met zowel PTSS als BPS, zoals emotionele disregulatie, interpersoonlijke problemen en een negatief zelfbeeld (Cloitre et al., 2012). Traditioneel wordt CPTSS behandeld met gefaseerde benaderingen, die nadruk leggen op stabilisatie voordat traumagerichte interventies worden gestart. De resultaten van onze studie geven echter aan dat EMDR als opzichzelfstaande behandeling effectief en veilig is, wat de noodzaak van uitgebreide stabilisatiefasen in bepaalde gevallen ter discussie stelt. Hoewel de verwachting is dat het merendeel van de patiënten in onze steekproef zal voldoen aan de classificatie CPTSS, zou toekomstig onderzoek de effectiviteit van EMDR-only versus gefaseerde behandelingen bij patiënten met CPTSS kunnen bestuderen. Belangrijke onderzoeksvragen omvatten de noodzaak en duur van stabilisatiefasen, evenals het identificeren van subgroepen van patiënten die beter reageren op directe traumagerichte interventies. Daarnaast verdienen de langetermijnuitkomsten van EMDR in vergelijking met gefaseerde benaderingen verdere bestudering. Dergelijke studies kunnen waardevolle inzichten opleveren en mogelijk bijdragen aan het verfijnen van behandelrichtlijnen voor CPTSS.
Met betrekking tot de gebruikte meetinstrumenten is het van belang te benadrukken dat de verbeteringen in globaal functioneren die in deze studie werden waargenomen, verschilden tussen de twee gebruikte meetinstrumenten. De WHODAS 2.0, die gezondheidsgerelateerde beperkingen en functioneren meet, liet alleen een kleine verbetering zien in de EMDR-conditie. Daarentegen gaf de OQ-45, die algemene psychologische stress en welzijn meet, grote verbeteringen aan in zowel de EMDR-only-conditie als de EMDR+DGT-conditie. Dit suggereert dat beide behandelingen weliswaar effectief psychiatrische symptomen verminderen, maar dat die symptoomvermindering niet altijd zonder meer leidt tot functionele verbeteringen. Door diverse meetinstrumenten – inclusief globaal functioneren – op te nemen, krijgen we een completer beeld van hoe behandelingen de algehele kwaliteit van leven van patiënten beïnvloeden.
Met betrekking tot uitval uit behandeling is van belang dat de uitval uit EMDR bij patiënten die zowel EMDR als DGT ontvingen twee keer zo hoog was als bij patiënten die alleen EMDR kregen, met een totale gemiddelde uitval van 42%. Dit percentage komt overeen met de bevindingen van Kleindienst en collega's (2021). Hoewel die geen specifieke redenen voor uitval vermeldden, noemde bijna de helft van de EMDR-uitvallers in de EMDR+DGT-conditie in onze studie gemiste afspraken en tijdsbeperkingen als reden. Hoewel het aantal gevolgde sessies statistisch niet significant verschillend was tussen de condities, wekken het absolute aantal uitvallers en de opgegeven redenen de suggestie dat de extra belasting bij gelijktijdig volgen van DGT en EMDR de betrokkenheid bij de EMDR-behandeling negatief beïnvloedde. Een andere mogelijkheid is dat patiënten in de EMDR+DGT-conditie minder EMDR-sessies nodig hadden om vergelijkbare resultaten te bereiken, aangezien de behandelresultaten niet significant verschilden tussen de condities. Een aanvullend perspectief op behandeluitval bij BPS komt van een recente meta-analyse waarin gevonden werd dat individuele behandeling voor BPS geassocieerd is met lagere uitval dan groepsbehandeling (Arntz et al., 2023). De auteurs suggereren dat praktische problemen en groepsdynamiek een negatieve invloed kunnen hebben op retentie, en dat het aanbieden van groepsbehandeling om kosten te besparen averechts kan uitwerken, omdat uitval juist tot hogere kosten leidt. Deze bevindingen zouden in lijn kunnen zijn met de resultaten van de huidige studie, waarbij bijna de helft van de deelnemers in de EMDR+DGT-conditie hun uitval uit EMDR toeschreef aan tijdsbeperkingen. Het is belangrijk te benadrukken dat de hogere uitval uit EMDR in deze gecombineerde conditie niet kan worden geïnterpreteerd als ontevredenheid over EMDR zelf. Het is waarschijnlijk dat de intensieve aard van de gecombineerde behandeling heeft bijgedragen aan de uitval, aangezien de dubbele behandeling aanzienlijke eisen aan patiënten stelt. Bovendien zochten patiënten voornamelijk behandeling voor PTSS-symptomen, waardoor hun verwachtingen over en tolerantie voor de extra vereisten van DGT mogelijk beperkt waren. Anderzijds kan het zijn dat sommige patiënten vroegtijdig reageerden op de behandeling, waardoor minder EMDR-sessies nodig waren dan normaal wordt aanbevolen. De hoge mate van ontbrekende data onder uitvallers beperkt echter onze mogelijkheid om robuuste conclusies te trekken over de behandelrespons bij deze groep.
De prijs van extra behandeling: de uitval bij EMDR+DGT was meer dan twee keer zo hoog
Deze studie had verschillende sterke punten. Ten eerste zorgde het gebruik van een a priori poweranalyse ervoor dat de analyses adequaat betekenisvolle effecten konden detecteren. Daarnaast werden best practice methoden, zoals randomisatie en blinde beoordelaars, toegepast om vertekening (bias) van de resultaten te minimaliseren. Bovendien betreft dit de eerste studie die EMDR vergelijkt met EMDR+DGT bij patiënten met PTSS en BPS-symptomen. Andere sterke kanten zijn het gebruik van door de APA aanbevolen protocollen voor EMDR en DGT (in plaats van aangepaste of verlengde protocollen) en de adequate uitvoering ervan (protocoltrouw). De inclusie van een diverse groep patiënten met PTSS en zowel klinische als subklinische BPS, evenals de aanwezigheid van diverse andere comorbide aandoeningen, verhoogt bovendien de generaliseerbaarheid van onze bevindingen naar de klinische praktijk, waarin dergelijke comorbiditeit eerder regel dan uitzondering is.
Er moeten echter ook enkele beperkingen worden genoemd. Ten eerste kan het hoge uitvalspercentage hebben geleid tot attrition bias, waarbij resultaten vertekend worden door selectieve uitval. Dit lijkt onwaarschijnlijk, aangezien uitval niet geassocieerd was met behandeluitkomsten. Ook werden andere verklaringen voor onze bevindingen onderzocht. We hebben bekeken of de resultaten verschilden voor niet-geïmputeerde (oorspronkelijke) gegevens, wat niet het geval bleek. We hebben ook onderzocht of de uitkomsten verschilden voor patiënten met en zonder een volledige BPS-classificatie, maar vonden vergelijkbare resultaten voor beide groepen. Ook was er geen statistisch significant verschil in het aantal gevolgde EMDR-sessies tussen de condities.
Ten tweede kan in dit type onderzoek de aanwezigheid van ruis bijdragen aan negatieve bevindingen. Bronnen van ruis kunnen onder meer bestaan uit onnauwkeurige meetinstrumenten en inconsistente toepassing van protocollen. Dit lijkt onwaarschijnlijk, gezien het gebruik van state of the art meetinstrumenten en hoge protocoltrouw. Echter, de validiteit van het gebruik van de SCID-5-P om verandering in BPS-symptomen binnen 1 jaar te meten is onduidelijk, omdat de SCID-5-P oorspronkelijke ontworpen is om symptomen van persoonlijkheidsstoornis sinds de vroege volwassenheid te meten. De SCID-5-P werd gekozen vanwege de brede validatie en betrouwbaarheid bij het diagnosticeren van persoonlijkheidsstoornissen, inclusief BPS, in plaats van alternatieve benaderingen (zoals het alternatieve model voor persoonlijkheidsstoornissen) die destijds nog in een vroeg stadium van ontwikkeling en klinische validatie waren. Hoewel de categorische benadering van de SCID-5-P mogelijk minder gevoelig is voor veranderingen over korte intervallen, werd deze aangevuld met de PAI-BOR, een dimensioneel instrument dat beter geschikt is om symptoomveranderingen te volgen. Met betrekking tot protocoltrouw dient opgemerkt te worden dat niet alle therapeuten die de EMDR-behandelingen gaven werden beoordeeld op protocoltrouw. Hoewel 21 video-opnamen van EMDR-sessies van 13 therapeuten werden beoordeeld, betekent dit dat de protocoltrouw van 15 therapeuten niet gemeten is.
Ten derde beperkt het gebrek aan genderdiversiteit in onze steekproef (die voornamelijk uit vrouwen bestond) de generaliseerbaarheid van onze bevindingen naar andere genders.
Ten vierde vereiste de COVID-19-pandemie en de daaropvolgende overheidsmaatregelen verschillende aanpassingen aan het oorspronkelijke onderzoeksprotocol (zoals beschreven in de supplemental materials van de oorspronkelijke Engelstalige publicatie), wat bij sommige patiënten leidde tot zorgonderbrekingen, en vertragingen in intake, diagnostiek en indicatiestelling. Helaas hebben we de invloed van deze periode op de resultaten niet kunnen analyseren.
Tot slot heeft het includeren van patiënten met vier BPS-symptomen de diversiteit van patiënten vergroot, maar tegelijkertijd beperkte dat de directe generaliseerbaarheid naar uitsluitend patiënten die voldoen aan de volledige classificatie-eisen voor BPS.
Al met al wijzen de resultaten erop dat de effectgroottes tussen de condities voor alle uitkomstmaten dicht bij nul liggen, wat suggereert dat EMDR+DGT niet effectiever is dan EMDR alleen. De behandelingen zijn getest onder geoptimaliseerde, gecontroleerde omstandigheden in een gespecialiseerd behandelcentrum waar beide behandelvormen al langere tijd geïmplementeerd waren en ruime specialistische kennis van PTSS en BPS aanwezig was. Samengenomen benadrukken de bevindingen de noodzaak van verder onderzoek naar de oorzaken van uitval uit behandeling en naar verschillen in individuele behandeluitkomsten in deze populatie. Toekomstige studies gericht op het identificeren van patiënten die baat kunnen hebben bij uitgebreide behandelingen na EMDR versus patiënten die alleen EMDR nodig hebben, zijn nodig. Het verkennen van alternatieve combinaties van behandelingen, waarin timing, tempo of integratie van therapieën nader wordt onderzocht, kan bijdragen aan het vergroten van de therapietrouw en de behandelbelasting verminderen. Een gedetailleerde analyse van factoren die bijdragen aan uitval uit behandeling is afzonderlijk gepubliceerd (van den End, Snoek et al., 2024).
Klinische implicaties
De huidige bevindingen suggereren dat de toevoeging van DGT aan EMDR geen extra voordeel biedt. De resultaten suggereren juist dat een relatief kortdurende EMDR-behandeling de symptomen van PTSS en BPS betekenisvol kan doen afnemen, en het globale functioneren en de kwaliteit van leven kan verbeteren. Bovendien vormde het hoge percentage uitval een uitdaging bij de implementatie van EMDR+DGT, wat pleit voor enkelvoudig beginnen met EMDR. Op basis van de resultaten in deze studie adviseren wij clinici daarom om te beginnen met enkelvoudige behandeling met EMDR bij patiënten met PTSS en comorbide BPS; DGT kan vervolgens worden gereserveerd voor patiënten met aanhoudende BPS-symptomen na traumagerichte behandeling. Op deze manier worden fragmentatie van behandeling, uitval en de belasting van patiënten geminimaliseerd. Verder onderzoek is nodig om te identificeren welke subgroep patiënten aanvullende DGT nodig heeft en om EMDR te vergelijken met andere (traumagerichte of niet-traumagerichte) interventies voor deze populatie.
De auteurs danken alle clinici van het Sinai Centrum en alle patiënten die hebben deelgenomen voor hun bijdrage aan deze studie. Ook bedanken wij Evelyn Nispeling voor haar ondersteuning bij de coördinatie van de studie. De studie werd gefinancierd door Stichting Steunfonds Joodse Geestelijke Gezondheidszorg (subsidienummer 150016/SSF/SG/gl/13.4). De financier had geen rol in het design, de dataverzameling, data-analyse en publicatie van de resultaten. Verder verklaren de auteurs geen belangenconflicten en/of concurrerende belangen te hebben.
Referenties
- Akwa GGZ. (2020). Zorgstandaard psychotrauma- en stressorgerelateerde stoornissen. GGZ Standaarden. www.ggzstandaarden.nl/zorgstandaarden/psychotrauma-en-stressorgerelateerde-stoornissen/introductie
- American Psychiatric Association (APA). (2024). The American Psychiatric Association Practice guideline for the treatment of patients with borderline personality disorder (Second edition). American Psychiatric Association Publishing. https://doi.org/10.1176/appi.books.9780890428009
- American Psychological Association (APA). (2025). APA Clinical practice guideline for the treatment of posttraumatic stress disorder (PTSD) in adults. American Psychological Association. www.apa.org/about/policy/guideline-ptsd-in-adults.pdf
- Arntz, A., Kamphuis, J. H., & Derks, J. (2017). Gestructureerd klinisch interview voor DSM-5 persoonlijkheidsstoornissen. Boom.
- Arntz, A., Mensink, K., Cox, W. R., Verhoef, R. E. J., van Emmerik, A. A. P., Rameckers, S. A., Badenbach, T., & Grasman, R. P. P. P. (2023). Dropout from psychological treatment for borderline personality disorder: A multilevel survival meta-analysis. Psychological Medicine, 53, 668-686. https://doi.org/10.1017/S0033291722003634
- Back, S. E., Killeen, T., Badour, C. L., Flanagan, J. C., Allan, N. P., Ana, E. S., Lozano, B., Korte, K. J., Foa, E. B., & Brady, K. T. (2019). Concurrent treatment of substance use disorders and PTSD using prolonged exposure: A randomized clinical trial in military veterans. Addictive Behaviors, 90, 369-377. https://doi.org/10.1016/j.addbeh.2018.11.032
- Balon, R. (2023). The quest for a valid model of long-term treatment of depression: Sequential model and Giovanni A. Fava. Psychotherapy and Psychosomatics, 92, 9-13. https://doi.org/10.1159/000527693
- Barnicot, K., & Crawford, M. (2018). Posttraumatic stress disorder in patients with borderline personality disorder: Treatment outcomes and mediators. Journal of Traumatic Stress, 31(6), 899-908. https://doi.org/10.1002/jts.22340
- Bernstein, D. P., Stein, J. A., Newcomb, M. D., Walker, E., Pogge, D., Ahluvalia, T., Stokes, J., Handelsman, L., Medrano, M., Desmond, D., & Zule, W. (2003). Development and validation of a brief screening version of the Childhood Trauma Questionnaire. Child Abuse & Neglect, 27, 169-190. https://doi.org/10.1016/S0145-2134(02)00541-0
- Boeschoten, M. A., van der Aa, N., Bakker, A., ter Heide, F. J. J., Hoofwijk, M. C., Jongedijk, R. A., van Minnen, A., Elzinga, B. M., & Olff, M. (2018). Development and evaluation of the Dutch Clinician-Administered PTSD Scale for DSM-5 (CAPS-5). European Journal of Psychotraumatology, 9, 1546085. https://doi.org/10.1080/20008198.2018.1546085
- Bohus, M., Dyer, A. S., Priebe, K., Krüger, A., Kleindienst, N., Schmahl, C., Niedtfeld, I., & Steil, R. (2013). Dialectical behaviour therapy for post-traumatic stress disorder after childhood sexual abuse in patients with and without borderline personality disorder: A randomized controlled trial. Psychotherapy and Psychosomatics, 82, 221-233. https://doi.org/10.1159/000348451
- Bohus, M., Kleindienst, N., Hahn, C., Müller-Engelmann, M., Ludäscher, P., Steil, R., Fydrich, T., Kuehner, C., Resick, P. A., Stiglmayr, C., Schmahl, C., & Priebe, K. (2020). Dialectical behavior therapy for posttraumatic stress disorder (DBT-PTSD) compared with cognitive processing therapy (CPT) in complex presentations of PTSD in women survivors of childhood abuse: A randomized clinical trial. JAMA Psychiatry, 77, 1235-1245. https://doi.org/10.1001/jamapsychiatry.2020.2148
- Bothe, T., Jacob, J., Kröger, C., & Walker, J. (2020). How expensive are post-traumatic stress disorders? Estimating incremental health care and economic costs on anonymised claims data. The European Journal of Health Economics, 21, 917-930. https://doi.org/10.1007/s10198-020-01184-x
- Bradley, R., Greene, J., Russ, E., Dutra, L., & Westen, D. (2005). A multidimensional meta-analysis of psychotherapy for PTSD. American Journal of Psychiatry, 162, 214-227. https://doi.org/10.1176/appi.ajp.162.2.214
- Cloitre, M., Courtois, C. A., Ford, J. D., Green, B. L., Alexander, P., Briere, J., & van der Hart, O. (2012). The ISTSS expert consensus treatment guidelines for complex PTSD in adults. ISTSS.
- Cosci, F., & Fava, G. A. (2013). Staging of mental disorders: Systematic review. Psychotherapy and Psychosomatics, 82, 20-34. https://doi.org/10.1159/000342243
- Cristea, I. A., Gentili, C., Cotet, C. D., Palomba, D., Barbui, C., & Cuijpers, P. (2017). Efficacy of psychotherapies for borderline personality disorder: A systematic review and meta-analysis. JAMA Psychiatry, 74, 319. https://doi.org/10.1001/jamapsychiatry.2016.4287
- Cuijpers, P., Huibers, M., Daniel Ebert, D., Koole, S. L., & Andersson, G. (2013). How much psychotherapy is needed to treat depression? A metaregression analysis. Journal of Affective Disorders, 149, 1-13. https://doi.org/10.1016/j.jad.2013.02.030
- Cuijpers, P., Karyotaki, E., Weitz, E., Andersson, G., Hollon, S. D., & van Straten, A. (2014). The effects of psychotherapies for major depression in adults on remission, recovery and improvement: A meta-analysis. Journal of Affective Disorders, 159, 118-126. https://doi.org/10.1016/j.jad.2014.02.026
- Cuijpers, P., Veen, S. C. V., Sijbrandij, M., Yoder, W., & Cristea, I. A. (2020). Eye movement desensitization and reprocessing for mental health problems: A systematic review and meta-analysis. Cognitive Behaviour Therapy, 49, 165-180. https://doi.org/10.1080/16506073.2019.1703801
- de Jong, K., Nugter, M. A., Polak, M. G., Wagenborg, J. E., Spinhoven, P., & Heiser, W. J. (2007). The Outcome Questionnaire (OQ‐45) in a Dutch population: A cross‐cultural validation. Clinical Psychology & Psychotherapy, 14, 288-301.
- de Jongh, A., Groenland, G. N., Sanches, S., Bongaerts, H., Voorendonk, E. M., & van Minnen, A. (2020). The impact of brief intensive trauma-focused treatment for PTSD on symptoms of borderline personality disorder. European Journal of Psychotraumatology, 11, 1721142. https://doi.org/10.1080/20008198.2020.1721142
- de Jongh, A., Hafkemeijer, L., Hofman, S., Slotema, K., & Hornsveld, H. (2024). The AIP model as a theoretical framework for the treatment of personality disorders with EMDR therapy. Frontiers in Psychiatry, 15, 1331876. https://doi.org/10.3389/fpsyt.2024.1331876
- Distel, M. A., Moor, M. H. M., & Boomsma, D. I. (2009). Nederlandse vertaling van de Personality Assessment Inventory – Borderline kenmerken schaal (PAI-BOR): Normgegevens, factorstructuur en betrouwbaarheid. Psychologie en Gezondheid, 37, 38-46. https://doi.org/10.1007/BF03080362
- First, M., Williams, J., Benjamin, L., & Spitzer, R. (2016). Structured Clinical Interview for DSM-5 Personality Disorders: SCID-5-PD. American Psychiatric Association Publishing.
- Frías, Á., & Palma, C. (2015). Comorbidity between post-traumatic stress disorder and borderline personality disorder: A review. Psychopathology, 48, 1-10. https://doi.org/10.1159/000363145
- Gunderson, J. G., Bender, D., Sanislow, C., Yen, S., Rettew, J. B., Dolan-Sewell, R., Dyck, I., Morey, L. C., McGlashan, T. H., Shea, M. T., & Skodol, A. E. (2003). Plausibility and possible determinants of sudden 'remissions' in borderline patients. Psychiatry: Interpersonal and Biological Processes, 66, 111-119. https://doi.org/10.1521/psyc.66.2.111.20614
- Harned, M. S., Korslund, K. E., & Linehan, M. M. (2014). A pilot randomized controlled trial of Dialectical Behavior Therapy with and without the Dialectical Behavior Therapy Prolonged Exposure protocol for suicidal and self-injuring women with borderline personality disorder and PTSD. Behaviour Research and Therapy, 55, 7-17. https://doi.org/10.1016/j.brat.2014.01.008
- Hastrup, L. H., Jennum, P., Ibsen, R., Kjellberg, J., & Simonsen, E. (2019). Societal costs of borderline personality disorders: A matched‐controlled nationwide study of patients and spouses. Acta Psychiatrica Scandinavica, 140, 458-467. https://doi.org/10.1111/acps.13094
- Herdman, M., Gudex, C., Lloyd, A., Janssen, M., Kind, P., Parkin, D., Bonsel, G., & Badia, X. (2011). Development and preliminary testing of the new five-level version of EQ-5D (EQ-5D-5L). Quality of Life Research, 20, 1727-1736. https://doi.org/10.1007/s11136-011-9903-x
- IBM Corp. (2020). IBM SPSS Statistics for Windows, Version 27.0 [Windows]. IBM Corp.
- Iliakis, E. A., Ilagan, G. S., & Choi-Kain, L. W. (2021). Dropout rates from psychotherapy trials for borderline personality disorder: A meta-analysis. Personality Disorders: Theory, Research, and Treatment, 12, 193-206. https://doi.org/10.1037/per0000453
- Imel, Z. E., Laska, K., Jakupcak, M., & Simpson, T. L. (2013). Meta-analysis of dropout in treatments for posttraumatic stress disorder. Journal of Consulting and Clinical Psychology, 81, 394-404. https://doi.org/10.1037/a0031474
- Kleindienst, N., Steil, R., Priebe, K., Müller-Engelmann, M., Biermann, M., Fydrich, T., Schmahl, C., & Bohus, M. (2021). Treating adults with a dual diagnosis of borderline personality disorder and posttraumatic stress disorder related to childhood abuse: Results from a randomized clinical trial. Journal of Consulting and Clinical Psychology, 89, 925-936. https://doi.org/10.1037/ccp0000687
- Kliem, S., Kröger, C., & Kosfelder, J. (2010). Dialectical behavior therapy for borderline personality disorder: A meta-analysis using mixed-effects modeling. Journal of Consulting and Clinical Psychology, 78, 936-951. https://doi.org/10.1037/a0021015
- Kolthof, K. A., Voorendonk, E. M., van Minnen, A., & de Jongh, A. (2022). Effects of intensive trauma-focused treatment of individuals with both post-traumatic stress disorder and borderline personality disorder. European Journal of Psychotraumatology, 13, 2143076. https://doi.org/10.1080/20008066.2022.2143076
- Lambert, M. J., Burlingame, G. M., Umphress, V., Hansen, N. B., Vermeersch, D. A., Clouse, G. C., & Yanchar, S. C. (1996). The reliability and validity of the Outcome Questionnaire. Clinical Psychology & Psychotherapy, 3, 249-258. https://doi.org/10.1002/(SICI)1099-0879(199612)3:4<249::AID-CPP106>3.0.CO;2-S
- Lewis, C., Roberts, N. P., Andrew, M., Starling, E., & Bisson, J. I. (2020). Psychological therapies for post-traumatic stress disorder in adults: Systematic review and meta-analysis. European Journal of Psychotraumatology, 11, 1729633. https://doi.org/10.1080/20008198.2020.1729633
- Lewis, C., Roberts, N. P., Gibson, S., & Bisson, J. I. (2020). Dropout from psychological therapies for post-traumatic stress disorder (PTSD) in adults: Systematic review and meta-analysis. European Journal of Psychotraumatology, 11, 1709709. https://doi.org/10.1080/20008198.2019.1709709
- Linehan, M. (2016). De DGT-vaardigheden: Handleiding voor de vaardigheidstraining dialectische gedragstherapie (6de ed.). Pearson Assessment and Information BV.
- Linehan, M., & Korslund, K. E. (2015). Dialectical behavior therapy adherence manual. University of Washington.
- Mavranezouli, I., Megnin-Viggars, O., Daly, C., Dias, S., Welton, N. J., Stockton, S., Bhutani, G., Grey, N., Leach, J., Greenberg, N., Katona, C., El-Leithy, S., & Pilling, S. (2020). Psychological treatments for post-traumatic stress disorder in adults: A network meta-analysis. Psychological Medicine, 50, 542-555. https://doi.org/10.1017/S0033291720000070
- Maxfield, L., Smith, N. J., & Stickgold, R. (z.d.). EMDR Fidelity Rating Scale (EFRS). EMDR Research Foundation.
- Mills, K. L., Teesson, M., Back, S. E., Brady, K. T., Baker, A. L., Hopwood, S., Sannibale, C., Barrett, E. L., Merz, S., Rosenfeld, J., & Ewer, P. L. (2012). Integrated exposure-based therapy for co-occurring posttraumatic stress disorder and substance dependence: A randomized controlled trial. JAMA, 308, 690-699. https://doi.org/10.1001/jama.2012.9071
- Morey, L. C. (1991). Personality assessment inventory. Psychological Assessment Resources.
- National Institute for Health and Care Excellence (NICE). (2018). Post-traumatic stress disorder: NICE guideline. www.nice.org.uk/guidance/ng116
- Nederlandse Vereniging voor Psychiatrie (NVvP). (2025). Multidisciplinaire richtlijn posttraumatische-stressstoornis (PTSS). Richtlijnendatabase. https://richtlijnendatabase.nl/richtlijn/ptss
- Oud, M., Arntz, A., Hermens, M. L., Verhoef, R., & Kendall, T. (2018). Specialized psychotherapies for adults with borderline personality disorder: A systematic review and meta-analysis. Australian & New Zealand Journal of Psychiatry, 52, 949-961. https://doi.org/10.1177/0004867418791257
- Pagura, J., Stein, M. B., Bolton, J. M., Cox, B. J., Grant, B., & Sareen, J. (2010). Comorbidity of borderline personality disorder and posttraumatic stress disorder in the U.S. population. Journal of Psychiatric Research, 44, 1190-1198. https://doi.org/10.1016/j.jpsychires.2010.04.016
- Ronconi, J. M., Shiner, B., & Watts, B. V. (2014). Inclusion and exclusion criteria in randomized controlled trials of psychotherapy for PTSD. Journal of Psychiatric Practice, 20, 25-37. https://doi.org/10.1097/01.pra.0000442936.23457.5b
- Scheiderer, E. M., Wood, P. K., & Trull, T. J. (2015). The comorbidity of borderline personality disorder and posttraumatic stress disorder: Revisiting the prevalence and associations in a general population sample. Borderline Personality Disorder and Emotion Dysregulation, 2, 11. https://doi.org/10.1186/s40479-015-0032-y
- Schneider, S. L. (2013). The International Standard Classification of Education 2011. In G. E. Birkelund (Ed.), Comparative Social Research (Vol. 30, pp. 365-379). Emerald Group Publishing Limited. https://doi.org/10.1108/S0195-6310(2013)0000030017
- Schnyder, U. (2023). Longitudinal development of symptoms and staging in psychiatry and clinical psychology: A tribute to Giovanni Fava. Psychotherapy and Psychosomatics, 92, 4-8. https://doi.org/10.1159/000527462
- Schottenbauer, M. A., Glass, C. R., Arnkoff, D. B., Tendick, V., & Gray, S. H. (2008). Nonresponse and dropout rates in outcome studies on PTSD: Review and methodological considerations. Psychiatry: Interpersonal and Biological Processes, 71, 134-168. https://doi.org/10.1521/psyc.2008.71.2.134
- Shapiro, F. (2007). EMDR, adaptive information processing, and case conceptualization. Journal of EMDR Practice and Research, 1, 68-87. https://doi.org/10.1891/1933-3196.1.2.68
- Shapiro, F. (2017). Eye movement desensitization and reprocessing (EMDR): Basic principles, protocols, and procedures, 3rd edition. Guilford Press.
- Slotema, C. W., Wilhelmus, B., Arends, L. R., & Franken, I. H. A. (2020). Psychotherapy for posttraumatic stress disorder in patients with borderline personality disorder: A systematic review and meta-analysis of its efficacy and safety. European Journal of Psychotraumatology, 11, 1796188. https://doi.org/10.1080/20008198.2020.1796188
- Snoek, A., Beekman, A. T. F., Dekker, J., Aarts, I., van Grootheest, G., Blankers, M., Vriend, C., van den Heuvel, O., & Thomaes, K. (2020). A randomized controlled trial comparing the clinical efficacy and cost-effectiveness of eye movement desensitization and reprocessing (EMDR) and integrated EMDR-Dialectical Behavioural Therapy (DBT) in the treatment of patients with post-traumatic stress disorder and comorbid (sub)clinical borderline personality disorder: Study design. BMC Psychiatry, 20, 396. https://doi.org/10.1186/s12888-020-02713-x
- Snoek, A., Nederstigt, J., Ciharova, M., Sijbrandij, M., Lok, A., Cuijpers, P., & Thomaes, K. (2021). Impact of comorbid personality disorders on psychotherapy for post-traumatic stress disorder: Systematic review and meta-analysis. European Journal of Psychotraumatology, 12, 1929753. https://doi.org/10.1080/20008198.2021.1929753
- Snoek, A. C., van den End, A., Beekman, A. T. F., Dekker, J., Aarts, I., Blankers, M., Vriend, C., van den Heuvel, O. A., Lommerse, N., & Thomaes, K. (2025). Eye Movement Desensitization and Reprocessing with and without Dialectical Behavior Therapy for posttraumatic stress disorder and comorbid borderline personality disorder symptoms: A randomized controlled trial. Psychotherapy and Psychosomatics, 94, 175-193. https://doi.org/10.1159/000544918
- Storebø, O. J., Stoffers-Winterling, J. M., Völlm, B. A., Kongerslev, M. T., Mattivi, J. T., Jørgensen, M. S., Faltinsen, E., Todorovac, A., Sales, C. P., Callesen, H. E., Lieb, K., & Simonsen, E. (2020). Psychological therapies for people with borderline personality disorder. Cochrane Database of Systematic Reviews, 2020, CD012955. https://doi.org/10.1002/14651858.CD012955.pub2
- Trottier, K., Monson, C. M., Wonderlich, S. A., & Crosby, R. D. (2022). Results of the first randomized controlled trial of integrated cognitive-behavioral therapy for eating disorders and posttraumatic stress disorder. Psychological Medicine, 52, 587-596. https://doi.org/10.1017/S0033291721004967
- Twisk, J. (2014). Inleiding in de toegepaste biostatistiek. Bohn Stafleu van Loghum.
- Üstün, T. B., Chatterji, S., Kostanjsek, N., Rehm, J., Kennedy, C., Epping-Jordan, J., Saxena, S., von Korff, M., & Pull, C. (2010). Developing the World Health Organization Disability Assessment Schedule 2.0. Bulletin of the World Health Organization, 88, 815-823. https://doi.org/10.2471/BLT.09.067231
- van den End, A., Beekman, A. T. F., Dekker, J., Aarts, I., Snoek, A., Blankers, M., Vriend, C., van den Heuvel, O. A., & Thomaes, K. (2024). Trauma-focused and personality disorder treatment for posttraumatic stress disorder and comorbid cluster C personality disorder: A randomized clinical trial. European Journal of Psychotraumatology, 15, 2382652. https://doi.org/10.1080/20008066.2024.2382652
- van den End, A., Snoek, A., Aarts, I., Beekman, A. T. F., Dekker, J., Blankers, M., Lommerse, N., & Thomaes, K. (2024). Predictors of treatment attendance in patients with posttraumatic stress disorder and comorbid personality disorders. Comprehensive Psychiatry, 134, 152516. https://doi.org/10.1016/j.comppsych.2024.152516
- Varker, T., Kartal, D., Watson, L., Freijah, I., O'Donnell, M., Forbes, D., Phelps, A., Hopwood, M., McFarlane, A., Cooper, J., Wade, D., Bryant, R., & Hinton, M. (2020). Defining response and nonresponse to posttraumatic stress disorder treatments: A systematic review. Clinical Psychology: Science and Practice, 27, e12355. https://doi.org/10.1111/cpsp.12355
- Walker, E. A., Unutzer, J., Rutter, C., Gelfand, A., Saunders, K., VonKorff, M., Koss, M. P., & Katon, W. (1999). Costs of health care use by women HMO members with a history of childhood abuse and neglect. Archives of General Psychiatry, 56, 609-613. https://doi.org/10.1001/archpsyc.56.7.609
- Weathers, F. W., Blake, D. D., Schnurr, P. P., Kaloupek, D. G., Marx, D. G., & Keane, T. M. (2013). The Clinician-Administered PTSD Scale for DSM-5 (CAPS-5). www.ptsd.va.gov
- Wigard, I., Meyerbröker, K., Ehring, T., Topper, M., Arntz, A., & Emmelkamp, P. (2024). Skills training followed by either EMDR or narrative therapy for posttraumatic stress disorder in adult survivors of childhood abuse: A randomized controlled trial. European Journal of Psychotraumatology, 15, 2332104. https://doi.org/10.1080/20008066.2024.2332104
- Woodbridge, J., Townsend, M., Reis, S., Singh, S., & Grenyer, B. F. (2022). Non-response to psychotherapy for borderline personality disorder: A systematic review. Australian & New Zealand Journal of Psychiatry, 56, 771-787. https://doi.org/10.1177/00048674211046893
- Zanarini, M. C. (2004). Axis I comorbidity in patients with borderline personality disorder: 6-year follow-up and prediction of time to remission. American Journal of Psychiatry, 161, 2108-2114. https://doi.org/10.1176/appi.ajp.161.11.2108
- Zanarini, M. C., Frankenburg, F. R., Hennen, J., Reich, D. B., & Silk, K. R. (2006). Prediction of the 10-year course of borderline personality disorder. American Journal of Psychiatry, 163, 827-832. https://doi.org/10.1176/ajp.2006.163.5.827
Noot
- 1.Dit artikel is een bewerking van een recente Engelstalige publicatie in een internationaal peer reviewed wetenschappelijk tijdschrift (Snoek et al., 2025).
